Potřebují adolescenti očkování?
Snadno nabudete dojmu, že jakmile vaše dítě dosáhne adolescence, očkování by nemuselo být potřebné.
Očkování vašeho dítěte v adolescentním věku pomůže zajistit, aby jeho imunita − kterou získalo z předešlých očkování − po čase neklesala nebo aby vaše dítě získalo ochranu proti závažným onemocněním, proti kterým ještě chráněno není. Kromě toho neočkovaní adolescenti mohou šířit nemoci, které mohou být rizikem pro jejich okolí (např. černý kašel pro malé sourozence − miminka).
Je zapotřebí, aby adolescenti začali očkovací kalendář znovu, pokud vynechali některá dětská očkování?
Pokud vaše dítě nedokončilo nebo neabsolvovalo některá očkování doporučená pro malé děti a kojence, budou patrně zapotřebí doočkování. Protože očkování jsou obecně určena pro určité věkové skupiny, doočkování nemusí být hrazena.
Pokud si nejste jisti stavem očkování svého dítěte, poraďte se se svým lékařem.
Více na www.vakciny.cz.
Oslabují nebo přemáhají vakcíny imunitní systém?
Imunitní systém dítěte je určen k reakci na několik problémů – je vystaven cizím antigenům (látkám, které vyvolávají tvorbu protilátek) při každodenních činnostech, jako je jídlo, pití, nebo když si hraje. Vakcíny oproti tomu obsahují jen malé množství antigenů. Takže ani při aplikaci více injekcí současně vakcíny imunitní systém nepřemáhají ani nevyčerpávají.
Ve skutečnosti vakcíny nenamáhají imunitní systém vůbec, a naopak ho posilují tím, že vyvolají obranu proti specifickým onemocněním.
Více na www.vakciny.cz.
Proč moje dítě potřebuje tolik různých očkování?
Je řada důvodů, proč se pro malé děti doporučuje mnoho různých očkování na jejich ochranu proti závažným onemocněním – ochranné protilátky, které od vás dítě získalo během těhotenství, v prvních několika měsících po narození vymizí, a vaše dítě tak bude náchylné k infekci. Kojenci a malé děti mají také oproti starším dětem a dospělým nevyzrálý imunitní systém, a jsou proto ve vyšším riziku onemocnění některými chorobami, proti kterým je lze chránit očkováním.
Jaké jsou obvyklé vedlejší účinky očkování?
Nejčastější vedlejší účinky jsou bolest, zarudnutí a otok v místě vpichu, z celkových reakcí pak horečka, nechutenství a únava. U některých jedinců se může objevit řada dalších a závažnějších vedlejších účinků, které se mohou lišit v závislosti na podané vakcíně. Pokud se u dítěte kterýkoli z nežádoucích účinků uvedených v příbalové informaci dané vakcíny (na www.gskkompendium.cz) vyskytne v závažné míře nebo pokud si všimnete jakýchkoli nežádoucích účinků, které tam uvedeny nejsou, sdělte to prosím lékaři, zdravotní sestře nebo lékárníkovi.
Více na www.vakciny.cz.
Doporučení k očkování proti chřipce
Nejvhodnější doba pro očkování je před začátkem chřipkové sezony. Chřipkové epidemie postihují Českou republiku nejčastěji mezi prosincem a březnem. Ideálním termínem pro očkování je proto říjen a listopad.
Očkovat lze děti starší 6 měsíců. Aplikuje se jedna dávka, pouze u nikdy neočkovaných dětí do devíti let věku je zapotřebí dvou dávek. Interval mezi dávkami musí být nejméně 4 týdny. Vhodné je i očkování osob, které by mohly chřipku na rizikové pacienty přenést (rodinní příslušníci, ošetřující personál).
Prodiskutujte otázky očkování s pediatrem svého dítěte.
Podobně jako kterékoli léky může mít i očkování nějaké vedlejší účinky, ne u každého se však projeví. Obvykle bývají krátkodobé a mírné, během několika dnů vymizí bez následků. Pokud se u vás nebo u vašeho dítěte kterýkoli z nežádoucích účinků uvedených v příbalové informaci dané vakcíny (na www.gskkompendium.cz) vyskytne v závažné míře nebo pokud si všimnete jakýchkoli nežádoucích účinků, které tam uvedeny nejsou, sdělte to prosím lékaři, zdravotní sestře, lékárníkovi nebo e-mailem na cz.safety@gsk.com.
Více na www.vakciny.cz.
Chřipka - Kdo je ohrožen a jaké jsou příznaky?
Chřipka se přenáší zejména vzdušnou cestou – kapénkovou infekcí (kašláním, kýcháním, prskáním, …)−, nejrizikovější je úzký kontakt s kašlajícím nemocným.
Virus přežívá v prostředí až 14 dní, je možné nakazit se i z kontaminovaných předmětů (použité kapesníky, podání ruky, hračky, …).
Inkubační doba je několik hodin až 5 dní, nejčastěji však 1–3 dny. Bránou vstupu infekce do organismu je sliznice nosohltanu a oční spojivky.
Chřipka postihuje všechny věkové skupiny. Nejčastěji chřipkou onemocní děti v kolektivních zařízeních, které ji pak šíří mezi dospělou populaci.
Většina epidemií chřipky postihuje především děti ve věku šesti až deseti let, ale riziko vzniku komplikací je nejvyšší u dětí mladších dvou let. U kojenců a batolat chřipka často proběhne jako nespecifické horečnaté onemocnění.
Závažný průběh onemocnění a komplikace hrozí zejména dospělým nad 65 let, osobám s chronickým onemocněním plic, srdce, ledvin, jater, metabolickými poruchami (např. cukrovkou), osobám s neurologickými či svalovými poruchami zhoršujícími dýchání nebo osobám se sníženou imunitou.
Více na www.vakciny.cz.
Chřipka − Co je to?
Jde o vysoce nakažlivé akutní virové onemocnění dýchacích cest. Chřipku u lidí běžně způsobují viry chřipky typu A a B, okrajově i typu C. Onemocnění má sezonní výskyt, k epidemiím chřipky dochází obvykle v zimě. Chřipka se přenáší zejména vzdušnou cestou – kapénkovou infekcí –, je možné nakazit se i z kontaminovaných předmětů. Mezi hlavní příznaky patří vysoká horečka, únava, kašel, silné bolesti hlavy, bolesti svalů a kloubů.
Méně obvyklé jsou bolesti v krku a rýma. U nekomplikované formy odezní celkové příznaky do 5–7 dní, slabost, pocení a únava mohou přetrvávat řadu dní, někdy i týdny. Průběh může být od zcela lehkého k život ohrožujícímu. K nejzávažnějším komplikacím patří zápal plic a postižení srdce.
Více na www.vakciny.cz.
Rotavirus - Kdo je ohrožen a jaké jsou příznaky?
Rotavirus je vysoce nakažlivý; největší riziko příznaků nemoci hrozí dětem do 5 let věku. Během prvních několika let života jsou nákaze rotavirem vystaveny téměř všechny děti.
Rotavirovou gastroenteritidou však mohou onemocnět lidé jakéhokoliv věku.
Rotavirus - Jaké jsou příznaky?
Choroba může vypuknout do 1 až 3 dnů po nakažení náhlým zvracením a následným průjmem. Příznaky se mohou pohybovat od mírného vodnatého průjmu až po silný dehydratující průjem doprovázený zvracením a horečkou. Nákazy rotavirem jsou často vážnější než ostatní běžné příčiny průjmu a mnohem pravděpodobněji povedou k dehydrataci a hospitalizaci malých dětí. Příznaky se obvykle do 3 až 7 dnů zmírní, velmi výjimečně však i v České republice vedou komplikace rotavirové gastroenteritidy k úmrtí.
Více na www.vakciny.cz.
Rotavirus - Co je to a jak se přenáší?
Rotavirus je nejběžnější příčinou vážné gastroenteritidy u kojenců a malých dětí.
Děti mohou být během svého života nakaženy vícekrát. K první nákaze obvykle dochází ve věku od 3 do 36 měsíců a ta má tendenci působit silný průjem a dehydrataci. Opakované nákazy budují přirozenou imunitu postižené osoby.
Rotavirus se do těla dostává ústy, přenáší se snadno kontaminovanýma rukama nebo věcmi a nebo kontaminovaným jídlem či vodou. Nemocný vylučuje virus stolicí. V České republice je nákaza rotavirem častější v zimě a na jaře.
Více na www.vakciny.cz.
Měl by být před mým otěhotněním očkován můj partner?
Některá onemocnění jsou přenosná z dospělých na novorozence, zejména před tím, než je dítě chráněno svým vlastním očkováním. Bylo by dobré, kdyby si váš partner nebo jakýkoli jiný dospělý, který bude v těsném kontaktu s vaším novorozeným dítětem, promluvil se svým lékařem a zjistil, která očkování mohou být případně nutná.
Musím po očkování s otěhotněním počkat?
U některých očkování by měl být mezi poslední dávkou vakcíny a otěhotněním odstup minimálně 4 týdny, optimálně 3 měsíce. Proto je dobré plánovat s předstihem. Pokud plánujete těhotenství, poraďte se co nejdříve se svým lékařem.
Více na www.vakciny.cz.
Plánuji miminko – která očkování jsou doporučována?
Doporučuje se, abyste před otěhotněním byla očkována, pokud již nejste imunní, proti spalničkám, příušnicím, zarděnkám, planým neštovicím, chřipce, černému kašli, záškrtu, tetanu a v některých případech proti pneumokokovému onemocnění. Co nejdříve se poraďte se svým lékařem a zjistěte si, zda potřebujete nějaké očkování.
Nechrání mě očkování, která jsem dostala v dětství, i v těhotenství?
Doporučuje se, abyste před otěhotněním byla očkována, pokud již nejste imunní, proti spalničkám, příušnicím, zarděnkám,planým neštovicím, chřipce, černému kašli, záškrtu, tetanu a v některých případech proti pneumokokovému onemocnění. Co nejdříve se poraďte se svým lékařem a zjistěte si, zda potřebujete nějaké očkování.
Více na www.vakciny.cz.
Žloutenka typu A - Jaké jsou příznaky?
Během 2–7 týdnů od kontaktu s virem žloutenky typu A se obvykle objeví příznaky podobné chřipce, jako jsou bolesti hlavy, nevolnost a horečka. Za několik dní se pak může rozvinout žloutenka – zežloutnutí kůže a očního bělma, tmavá moč a světlá stolice. Nekomplikované onemocnění trvá zpravidla 2–4 týdny.
V některých případech, především u malých dětí, může žloutenka typu A probíhat bez viditelného zežloutnutí. V riziku pak mohou být lidé v blízkém okolí – rodina, spolužáci a kamarádi –, kteří se běžným denním kontaktem s infikovaným mohou nakazit.
Příčinná léčba žloutenky typu A neexistuje. Povinná je hospitalizace. Následná rekonvalescence s omezením tělesné námahy a úpravou jídelníčku bývá doporučována na dobu až 6 měsíců. V některých případech může dojít k návratu některých příznaků onemocnění, k přechodu do chronické (dlouhodobé) formy ale u žloutenky typu A nedochází.
Závažnost průběhu a výskyt komplikací onemocnění narůstá s věkem a u starších pacientů trvá rekonvalescence déle. Po prodělaném onemocnění je organismus proti další infekci již chráněn.
Více informací o žloutence naleznete na www.vakciny.cz.
Žloutenka typu A - Kdo je ohrožen?
Virus se z organismu vylučuje stolicí a může být přenesen přímo, např. špinavýma rukama, od osoby k osobě nebo nepřímo kontaminovanou vodou, potravinami či dalšími znečištěnými předměty. Rizikem tak mohou být saláty omyté znečištěnou vodou, nápoj s ledem z takovéto vody, ale třeba i sdílení hraček ve školce.
V některých případech, především u malých dětí, může žloutenka typu A probíhat bez viditelného zežloutnutí. V riziku pak mohou být lidé v blízkém okolí – rodina, spolužáci a kamarádi –, kteří se běžným denním kontaktem s infikovaným mohou nakazit.
Nákazou žloutenkou typu A mohou být ohroženy i jiné osoby. Poraďte se o svém individuálním stavu nebo o stavu svého dítěte se svým lékařem.
Více informací o žloutence naleznete na www.vakciny.cz.
Žloutenka typu A - Jak se přenáší?
Pro nákazu žloutenkou typu A je typický tzv. fekálně-orální přenos. Virus se z organismu vylučuje stolicí a může být přenesen přímo, např. špinavýma rukama, od osoby k osobě nebo nepřímo kontaminovanou vodou, potravinami či dalšími znečištěnými předměty.
Virus žloutenky typu A je velmi odolný vůči vlivům zevního prostředí. Při pokojové teplotě dokáže přežít několik týdnů, zmrazený dokonce několik let. Virus dokáže zničit pětiminutový var, teplota 60 °C ho zničí až po 10 hodinách. V domácnosti lze virus žloutenky A spolehlivě zničit dezinfekčními přípravky s obsahem chlóru, kyseliny peroctové nebo s vyšší koncentrací alkoholu. Důležitou prevencí proti šíření onemocnění je důsledné mytí rukou. Ke snížení rizika přenosu hepatitidy typu A je důležitá také přísná hygiena při práci s potravinami.
Pokud máte obavy z možné nákazy žloutenkou typu A, poraďte se s ošetřujícím lékařem.
Více informací o žloutence naleznete na www.vakciny.cz.
Žloutenka typu A - Co je to?
Hepatitida typu A je infekce jater, která je způsobena virem hepatitidy typu A. Během 2–7 týdnů od kontaktu s virem žloutenky typu A se obvykle objeví příznaky podobné chřipce, jako jsou bolesti hlavy, nevolnost a horečka. Za několik dní se pak může rozvinout žloutenka – zežloutnutí kůže a očního bělma, tmavá moč a světlá stolice. Nekomplikované onemocnění trvá zpravidla 2–4 týdny.
V některých případech, především u malých dětí, může žloutenka typu A probíhat bez viditelného zežloutnutí. Česká populace patří stejně jako obyvatelé dalších vyspělých států mezi velmi vnímavé k žloutence typu A. V roce 2012 bylo v České republice hlášeno 284 případů, v době epidemie žloutenky typu A v roce 2008 a 2009 přes tisíc případů každý rok.
Více informací o žloutence naleznete na www.zloutenky.cz.
Můžu jíst při cestě do zahraničí místní jídla? Je bezpečné pít vodu?
Cestovatelé jsou při svých cestách ohroženi různými chorobami. Některým z nich se dá předejít očkováním, případně preventivním podáním antimalarik.
Velmi časté a někdy rovněž závažné jsou tzv. cestovatelské průjmy. Trpí jimi až polovina jedinců cestujících do exotických oblastí. Riziková je především dehydratace (odvodnění) organismu při průjmovém onemocnění. Zdrojem nákazy bývá právě kontaminovaná voda a potrava. Z nemocí, kterým lze zabránit očkováním, se takto přenáší např. hepatitida A a břišní tyfus.
Ostatní původci průjmu se rovněž přenášejí kontaminovanou vodou a potravou, případně méně často přímým kontaktem s infikovanou osobou. Proto se konzumace vody z místních zdrojů − vodovodů − obecně nedoporučuje, stejně jako konzumace tepelně neupravené a neomyvatelné stravy. Místní obyvatelé jsou vybaveni jinou střevní a slizniční mikroflórou, a proto jim konzumace místní vody nemusí na rozdíl od cestovatelů způsobit žádný problém.
Zde jsou uvedena některá možná doporučení:
- k pití, ale i k čištění zubů používat pouze balenou vodu (uzávěr nesmí být porušen),
- nedávat do nápojů led, nekonzumovat nebalenou zmrzlinu, ledovou tříšť apod.,
- dokonale převařit vodu pro další zpracování,
- jíst pouze dobře tepelně zpracované nebo balené potraviny,
- vyhýbat se nevařeným potravinám, včetně salátů a porcovaného ovoce,
- ovoce i zeleninu důkladně omýt, nejbezpečnější jsou druhy ovoce a zeleniny, které lze oloupat.
Více na www.vakciny.cz.
Je nezbytné užívat preventivně antimalarika, nebo stačí dodržovat opatření proti bodnutí komárů?
Třebaže žádné léky proti malárii nejsou 100% účinné, mohou antimalarika při doporučeném podávání významně snížit riziko onemocnění malárií a vážného průběhu onemocnění. Většina případů onemocnění malárií u cestovatelů se vyskytne v důsledku žádného nebo jiného než předepsaného užívání antimalarik a nepoužívání preventivních opatření proti bodnutí komárů (použití repelentů a insekticidem ošetřených moskytiér).
Opatření proti bodnutí komárů je nutné dodržovat i při užívání antimalarik. Pokud používáme pouze tato opatření a neužíváme antimalarika, je riziko nákazy vyšší. Kombinace obojího pomáhá účinně chránit proti malárii.
Více na www.vakciny.cz.
Jaké jsou vedlejší účinky léků proti malárii?
Jako kterýkoli lék mohou i léky proti malárii způsobovat některé vedlejší účinky. Mohou u vás nastat závratě, ztráta chuti k jídlu, nevolnost a/nebo zvracení, bolest břicha, průjem a kožní reakce. Některé vedlejší účinky mohou být i závažnější a mohou vyžadovat konzultaci lékaře. Vedlejší účinky se mohou lišit podle typu předepsaných léků proti malárii, jsou uvedeny v příbalové informaci. Pokud se u vás vedlejší účinky vyskytnou, informujte svého lékaře.
Je nutné si uvědomit, že průběh malárie může být závažný a přínos preventivního podání antimalarik téměř vždy převažuje možná rizika. Konkrétní obavy a dotazy konzultujte se svým lékařem.
Více na www.vakciny.cz.
Potřebuji při své cestě do zahraničí očkování a/nebo léky proti malárii (antimalarika)?
Potřebu očkování nebo podání léků proti malárii (antimalarik) ovlivňuje mnoho faktorů. Základní informace se můžete dozvědět z cestovních průvodců, cestovatelských webů nebo ze speciální mapy, která znázorňuje očkování doporučená pro konkrétní zemi.
Tyto informace ale nemusí být vždy dostatečné a nenahradí konzultaci s odborníkem na cestovní medicínu. Riziko onemocnění je různé pro jednotlivé cestovatele, záleží mimo jiné i na jeho konkrétních rizikových aktivitách v dané zemi. Proto se doporučuje navštívit 6−8 týdnů před plánovaným odjezdem ambulanci cestovní medicíny (bývá součástí infekčních klinik a oddělení nebo očkovacích center).
Vezměte s sebou co nejpřesnější itinerář své cesty, aby lékař mohl posoudit rizika i u odlehlých nebo endemických oblastí, které plánujete navštívit, a doporučit vám všechna vhodná preventivní opatření a očkování. Do některých zemí jsou některá očkování povinná a bez nich vám nebude povolen vstup.
Více na www.vakciny.cz.
Doporučení k očkování proti meningokokovému onemocnění
V současnosti je v ČR k dispozici očkování proti meningokokům skupin A, C, W-135 a Y, očkování probíhá jako nepovinné a rodiče si ho platí sami. Česká vakcinologická společnost na základě výskytu meningokoků v ČR a dle postupů v ostatních zemích doporučuje následující vakcinační strategii pro Českou republiku:
1. U preadolescentů ve věku od 11 let, nejpozději do 15 let věku doporučuje provést očkování jednou dávkou konjugované tetravakcíny A, C, W-135 a Y. Toto očkování by bylo přeočkováním u preadolescentů, kteří již byli v dětském věku očkováni meningokokovou konjugovanou či polysacharidovou vakcínou, a primovakcinací u těch, kteří v dětském věku očkováni nebyli. Dle nejnovějších poznatků se doporučuje s ohledem na individuální riziko přeočkování konjugovanými vakcínami v intervalu 5 let.
2. Očkování jednou dávkou meningokokové konjugované tetravakcíny A, C, W-135 a Y je možné aplikovat u malých dětí, zpravidla ve věku 1−2 let, s ohledem na zvážení individuálního rizika (nástup do kolektivu, jeslí, společná cvičení s malými dětmi, plavání kojenců a batolat) a zejména před nástupem do kolektivu.
3. U předškolních dětí ve věku 5−6 roků je možné provést přeočkování jednou dávkou konjugované tetravakcíny A, C, W-135 a Y, a to nejlépe za 5 let od aplikace první dávky konjugované tetravakcíny.
O očkování proti meningokokovým nákazám je také třeba uvažovat při cestách do oblastí s vysokým výskytem tohoto onemocnění, např. pro poutníky do Mekky je povinné. Meningokokovým onemocněním mohou být ohroženy i jiné osoby a očkování jim může být doporučováno. Poraďte se o svém individuálním stavu se svým lékařem.
Podobně jako kterékoli léky může mít i očkování nějaké vedlejší účinky, ne u každého se však projeví. Obvykle bývají krátkodobé a mírné, během několika dnů vymizí bez následků.
Meningokokové onemocnění - Jaké jsou příznaky?
Příznaky se objevují 1 až 8 dní (nejčastěji 3–4 dny) po nákaze.
K příznakům může patřit náhlé propuknutí vysoké horečky, bolest hlavy, nemožnost předklonit hlavu, nevolnost, zvracení, citlivost na světlo, zmatenost, podrážděnost, ospalost a vznik tzv. petechií, červenofialových skvrn na kůži a sliznicích. Typickým rozlišovacím znakem petechií je, že po jemném zatlačení na pokožku (např. dnem sklenice) nezmizí.
Jelikož je meningokokové onemocnění velmi závažné, je důležitá rychlá diagnóza a okamžitá léčba.
Více na www.vakciny.cz.
Meningokokové onemocnění - Kdo je ohrožen?
Ačkoliv se může meningokokové onemocnění vyskytnout v kterémkoliv věku, jsou onemocněním více ohroženy děti do 4 let a dospívající ve věku od 15 do 19 let.
Nebezpečí onemocnění se může zvýšit, pokud je daná osoba ve větším kolektivu (školky, vysokoškolské koleje, diskotéky, festivaly, kasárna), byla v nedávné době nemocná, kouří (i pasivně), měla více intimních partnerů, s nimiž se líbala, trpí poruchou imunity atd.
Meningokokovým onemocněním mohou být ohroženy i jiné osoby. Poraďte se o svém individuálním stavu nebo o stavu svého dítěte se svým lékařem.
Více na www.vakciny.cz.
Meningokokové onemocnění - Jak se šíří?
Odhaduje se, že přibližně u 10 % populace se meningokok vyskytuje v nosohltanu, aniž by způsoboval onemocnění. Tyto osoby se označují jako nosiči a mohou onemocnění šířit. Počet nosičů roste s věkem dítěte a v adolescenci, v mladé dospělosti zase začíná klesat. Alespoň nějakou dobu je za svůj život nosičem téměř každý.
Onemocnění se šíří podobně jako rýma nebo chřipka, kapénkami vzduchem a blízkým kontaktem se sekrety nakažené osoby.
Pokud máte obavy z možného ohrožení svého dítěte meningokokovým onemocněním, poraďte se s lékařem.
Více na www.vakciny.cz.
Meningokokové onemocnění - Co je to?
Meningokoková onemocnění jsou způsobena bakterií Neisseria meningitidis, která je běžně označována jako meningokok. Existuje 13 známých skupin této bakterie, avšak pouze 6 z nich (typy A, B, C, W-135, X a Y) na celém světě obvykle způsobuje závažná (invazivní) onemocnění. V České republice i v celé Evropě způsobují nejvíce případů onemocnění skupiny B a C.
Ačkoliv není meningokokové onemocnění příliš časté, je velmi závažné, jelikož je jeho vývoj rychlý, a může způsobit značné komplikace až úmrtí. Je zrádné, počáteční stadia si lze snadno splést s běžným nachlazením a v rozvinuté fázi již onemocnění často špatně reaguje na léčbu. Invazivní meningokokové onemocnění nejčastěji probíhá jako meningitida (zánět mozkových blan) a sepse (otrava krve). Méně často způsobují meningokoky zápal plic, artritidu a zánět spojivek nebo další onemocnění.
Více na www.vakciny.cz.
Jaké jsou vedlejší účinky očkování?
Očkování může způsobit vedlejší účinky (reakce). Tyto reakce mohou být lokální (nejčastěji zarudnutí, otok nebo bolestivost místa vpichu) nebo celkové (nejčastěji únava, podrážděnost, nechutenství, horečka). Intenzita vedlejších reakcí je různá v závislosti na podané vakcíně a aktuálním stavu očkovaného jedince, nemusí se vyskytnout žádná reakce. Většina reakcí bývá mírná a odezní během několika hodin až dnů bez jakýchkoliv následků.
Všechny vedlejší účinky očkování včetně vzácných a všechny kontraindikace jsou uvedeny v příbalové informaci konkrétní vakcíny. Vedlejší účinky podléhají hlášení, proto informujte očkujícího lékaře, pokud se u vás/ vašeho dítěte vyskytne vedlejší účinek, který není uveden v příbalové informaci, nebo pokud je intenzita vedlejších účinků vysoká.
Více na www.vakciny.cz.
Je vakcinace bezpečná?
K ověření bezpečnosti vakcín dochází ještě před jejich registrací. Ve všech třech fázích klinického zkoušení se hodnotí parametr bezpečnosti. V první fázi se hodnotí pouze bezpečnost, pokud by zkoušená vakcína měla v této fázi závažné nežádoucí účinky, nebude vůbec povolena další fáze klinického zkoušení.
Bezpečností se rozumí výskyt nežádoucích účinků po aplikaci vakcíny. Tyto jsou rozděleny do několika kategorií podle své závažnosti. Ve studii se podle přesných kritérií zaznamenává několik dní po aplikaci očkování výskyt horečky, lokálních reakcí, intenzita pláče dítěte, ztráta chuti k jídlu a dalších do standardizovaných karet. Tak se na velkém souboru pacientů stanoví četnost výskytu jednotlivých nežádoucích reakcí.
Několik měsíců až let po očkování se hlásí všechny hospitalizace daného subjektu a hodnotí se potenciální souvislost hospitalizace s vakcinací, aby byly případně odhaleny vzácné nežádoucí účinky. Po registraci jsou dále prostřednictvím národních agentur (u nás SÚKL) hlášeny nežádoucí účinky a vkládány do mezinárodních databází. I při neprověřeném podezření dochází k pozastavení vakcinace a až do vyloučení všech pochyb nelze danou vakcínu (dané šarže) aplikovat.
Více na www.vakciny.cz.
Proč se stále očkuje proti nemocem, které již byly vymýceny?
Proti nemocem, které byly zcela vymýceny, se již neočkuje. Jedním z příkladů je očkování proti pravým neštovicím, které bylo po vymýcení této choroby celosvětově zastaveno. Nicméně očkování lze ukončit jen v případě, že se dané onemocnění nikde ve světě po dobu několika let nevyskytne.
Nadále se ale očkuje i proti nemocem, které se objevují jen velmi zřídka a jsou vzácné. Důvodů je několik. Jednak očkovaní jedinci chrání před těmito infekcemi ty, kteří nemohou být ze zdravotních důvodů očkováni. Infekce se v očkované populaci nešíří, a proto se nenakazí ani neočkovaný jedinec. K této tzv. kolektivní ochraně je ovšem nezbytná vysoká míra proočkovanosti.
Dalším důvodem pokračování očkování u nepříliš časných chorob je na příklad jejich nezničitelný zdroj v přírodě. Tak je tomu např. v případě tetanu. Spóry bakterie způsobující tetanus se běžně nacházejí v půdě, proto nelze přestat očkovat, i když se tetanus vyskytuje vzácně, zdroj infekce je ale stále aktivní.
Dalším důvodem je celosvětová migrace lidí. Pokud se ve světě vyskytují lokality, kde se lze nakazit vzácnou chorobou, může být tato zavlečena do naší země a neočkovaný jedinec bude ohrožen, i když sám nikam necestuje. I ve vyspělých zemích Evropy se v současnosti objevují epidemie spalniček, které se u neočkovaných šíří velmi rychle a díky rychlému pohybu osob mezi státy mohou onemocnět neočkovaní jedinci v kterékoliv zemi.
Více na www.vakciny.cz.
Funguje homeopatická „imunizace“ a je to alternativa k vakcínám?
Vývoj, výroba a klinické testování vakcín jsou velmi složité vědecké procesy. K vývoji účinné očkovací látky je třeba konkrétních znalostí o patogenech a jejich působení na procesy v těle a na imunitní systém.
Na molekulární úrovni pak dochází k vývoji vakcíny, která je bezpečná a umí navodit tvorbu protilátek v těle.Homeopatie je založena na zcela jiných mechanismech a nelze její účinky za žádných okolností srovnávat s vakcinací.
Více na www.vakciny.cz/.
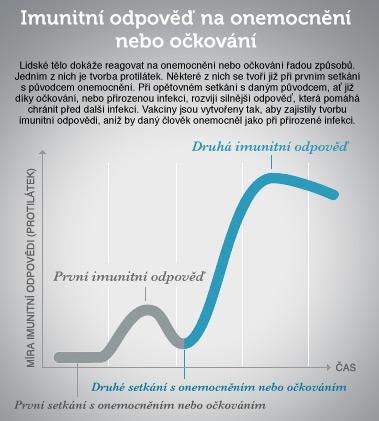
Čím se vakcínou vyvolaná imunita liší od přirozené imunity?
Protilátky získané očkováním jsou stejné jako ty, které vyrobí tělo při onemocnění. Rozdíl je v tom, že pro tvorbu protilátek očkováním není třeba infekce daným patogenem (bakterií nebo virem), stimuly k tvorbě protilátek dodá vakcína.
V případě onemocnění daným patogenem jsou protilátky vyráběny až po kontaktu s virem nebo bakterií a infekce je zdolána následně. U nezávažných onemocnění je tento proces přirozený a nepředstavuje velké riziko. Některé infekce ale mohou mít velmi závažný průběh a mohou být až život ohrožující. Proto v jejich prevenci hraje významnou roli očkování, které vzniku nemoci pomáhá zabránit.
Některá očkování nezanechávají dlouhodobou imunologickou paměť a po několika letech je potřeba přeočkování. Konkrétní informace vám poskytne váš lékař.
Více na www.vakciny.cz/.
Nimenrix TM - ochrana proti meningokokům
Meningokokové onemocnění – kdo je ohrožený?
Ačkoliv se může meningokokové onemocnění vyskytnout v kterémkoliv věku, jsou onemocněním více ohroženy děti do 4 let a dospívající ve věku od 15 do 19 let.
Nebezpečí onemocnění se může zvýšit, pokud je daná osoba ve větším kolektivu (školky, vysokoškolské koleje, diskotéky, festivaly, kasárna), byla v nedávné době nemocná, kouří (i pasivně), měla více intimních partnerů, s nimiž se líbala, trpí poruchou imunity atd.
Jaké jsou příznaky?
Příznaky se objevují 1 až 8 dní (nejčastěji 3–4 dny) po nákaze.
K příznakům může patřit:
- náhlé propuknutí vysoké horečky
- bolest hlavy
- nemožnost předklonit hlavu
- nevolnost, zvracení, citlivost na světlo
- zmatenost, podrážděnost, ospalost
- vznik tzv. petechií, červenofialových skvrn na kůži a sliznicích.
Typickým rozlišovacím znakem petechií je, že po jemném zatlačení na pokožku (např. dnem sklenice) nezmizí.
Jelikož je meningokokové onemocnění velmi závažné, je důležitá rychlá diagnóza a okamžitá léčba.
Doporučení k očkování proti meningokokovému onemocnění
Pro děti od 2 měsíců do 1 roku věku jsou v současnosti v ČR k dispozici vakcíny proti meningokokům skupiny C, očkování probíhá jako nepovinné a rodiče si ho platí sami. O očkování se poraďte s pediatrem dítěte.
Povinné informace